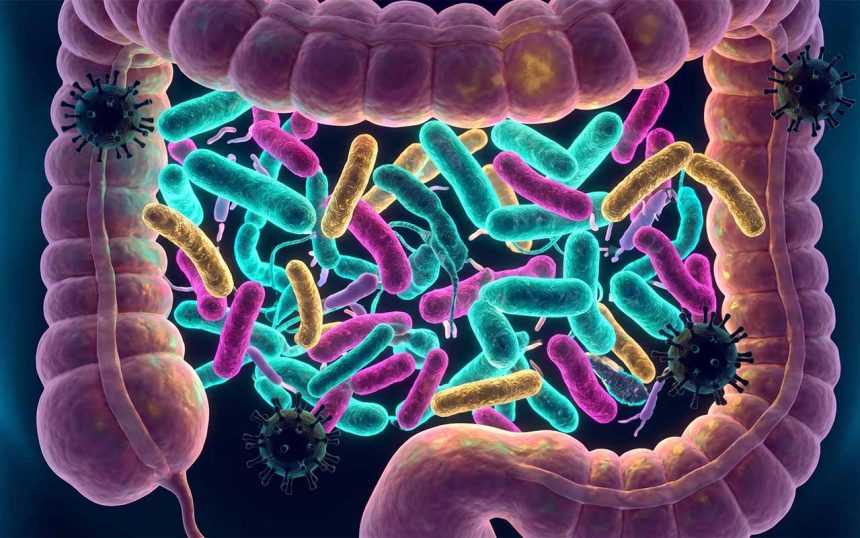
Medycyna zaledwie dekadę temu traktowała układ pokarmowy głównie jako system trawienny. Obecnie paradygmat ten uległ całkowitej zmianie. W 2026 roku badania potwierdziły jednoznacznie, że **mikrobiom jelitowy odporność** warunkuje w ponad 70%. Zespół niemal 40 bilionów mikroorganizmów zasiedlających nasze jelita funkcjonuje niczym wirtualny organ, którego masa może dochodzić do 2 kilogramów. Bakterie, grzyby i wirusy żyjące w symbiozie z ludzkim organizmem nieustannie komunikują się z komórkami układu immunologicznego (GALT), szkoląc je w odróżnianiu patogenów od antygenów obojętnych.
Przełomem okazało się mapowanie metabolitów wytwarzanych przez konkretne szczepy bakterii. Związki te, w szczególności krótkołańcuchowe kwasy tłuszczowe (SCFA), potrafią przenikać barierę krew-mózg, wpływając na neuroplastyczność i stany zapalne w układzie nerwowym. Ten mechanizm komunikacji, znany jako oś jelitowo-mózgowa, tłumaczy dlaczego stres bezpośrednio wpływa na fizjologię. Mechanizmy te można przyrównać do zjawisk analizowanych podczas klasycznych eksperymentów psychologicznych, gdzie somatyczne reakcje ciała są bezpośrednią odpowiedzią na bodźce neurologiczne. Co ciekawe, w naturalnych warunkach, zróżnicowanie flory bakteryjnej można zaobserwować nie tylko u ludzi, ale u dzikich zwierząt, co udowadniają badania fauny azjatyckiej, gdzie np. układ pokarmowy rzadkich gatunków, takich jak lis tybetański, wykazuje unikalne adaptacje mikrobiologiczne do ekstremalnych warunków wysokogórskich.

Mechanizm osi jelita-układ odpornościowy
Komórki odpornościowe stacjonujące w błonie śluzowej jelit (tzw. kępki Peyera) nieustannie próbkują antygeny dostarczane z pożywieniem i produkowane przez mikrobiom. Wykazano, że obecność konkretnych bakterii, takich jak *Akkermansia muciniphila* oraz bakterii z rodzaju *Bifidobacterium*, stymuluje produkcję komórek T-regulatorowych. To właśnie te komórki pełnią funkcję „hamulca” dla układu immunologicznego, zapobiegając nadmiernym reakcjom zapalnym, które są przyczyną alergii oraz chorób autoimmunologicznych.
Według danych opublikowanych na początku 2026 roku przez Światową Organizację Zdrowia (WHO), uboga różnorodność mikrobiologiczna we wczesnym dzieciństwie koreluje z 40-procentowym wzrostem ryzyka wystąpienia astmy oskrzelowej w późniejszym życiu. Dlatego współczesna pediatria odchodzi od profilaktycznego podawania antybiotyków o szerokim spektrum działania, które dewastują tę kruchą równowagę.
Główne typy mikroorganizmów jelitowych
Firmicutes
Bakterie trawiące węglowodany złożone. Nadmiar sprzyja otyłości z powodu zwiększonej absorpcji kalorii.
Bacteroidetes
Powiązane ze szczupłą sylwetką i dietą roślinną. Rozkładają białka i wytwarzają kluczowe witaminy (K2, B12).
Actinobacteria
Obejmują szczepy Bifidobacterium, kluczowe dla modulacji reakcji alergicznych i ochrony bariery nabłonkowej.
Postbiotyki – nowa era w suplementacji
O ile dekadę temu popularnością cieszyły się probiotyki (żywe kultury bakterii) oraz prebiotyki (pożywka, np. inulina), rok 2026 zdominowały **nowoczesne postbiotyki**. Czym one są? To martwe komórki bakterii, ich fragmenty ściany komórkowej oraz wyizolowane metabolity (enzymy, peptydy, SCFA). Najnowsze badania z National Institutes of Health (NIH) dowodzą, że organizm reaguje na postbiotyki równie silnie jak na żywe szczepy, przy jednoczesnym wyeliminowaniu ryzyka zakażeń opurtunistycznych u osób ze skrajnymi niedoborami odporności.
Kwas masłowy (maślan sodu) uznawany jest dziś za najpotężniejszy postbiotyk o działaniu przeciwzapalnym. Odżywia on kolonocyty (komórki jelita grubego), uszczelnia barierę jelitową, zapobiegając zjawisku zwanemu potocznie „zespołem nieszczelnego jelita” (Leaky Gut Syndrome).

Wpływ sztucznych dodatków do żywności na florę
Epidemia chorób autoimmunologicznych w krajach uprzemysłowionych (Hashimoto, RZS, łuszczyca) jest bezpośrednio skorelowana z dietą typu zachodniego (Western Diet). Emulgatory stosowane powszechnie w żywności przetworzonej (np. polisorbat 80, karboksymetyloceluloza) uszkadzają warstwę śluzu chroniącego nabłonek jelita, co pozwala bakteriom na bezpośredni kontakt z komórkami układu odpornościowego, wyzwalając chroniczny stan zapalny (Low-grade inflammation).
Kolejnym wrogiem mikrobiomu są sztuczne słodziki. Badania kliniczne jednoznacznie udowodniły, że sacharyna i sukraloza zaburzają kompozycję flory bakteryjnej, wywołując paradoksalną nietolerancję glukozy i zwiększając ryzyko insulinooporności, co jest zjawiskiem niezwykle niebezpiecznym dla prawidłowego metabolizmu energetycznego.
Mikrobiomu
Psychobiotyki i leczenie depresji
Zupełnie nową gałęzią psychiatrii jest celowane wykorzystywanie określonych szczepów probiotycznych w leczeniu łagodnych oraz umiarkowanych zaburzeń depresyjnych. Bakterie jelitowe syntetyzują około 90% serotoniny w ludzkim organizmie. Odpowiednia kolonizacja szczepami *Lactobacillus helveticus* oraz *Bifidobacterium longum* znacząco obniża poziom kortyzolu we krwi i poprawia parametry obiektywnego odczuwania stresu przez pacjentów.
| Kategoria Błonnika | Główne Źródła Pokarmowe | Korzyści dla Mikrobiomu |
|---|---|---|
| Inulina | Cykoria, topinambur, czosnek, por | Stymulacja wzrostu Bifidobakterii |
| Skrobia Oporna | Zimne ziemniaki, zielone banany | Znaczna produkcja maślanu sodu |
| Beta-glukany | Owies, jęczmień, grzyby reishi | Wzmacnianie odporności (fagocytoza) |
| Pektyny | Jabłka, owoce jagodowe, cytrusy | Opóźnianie wchłaniania glukozy, odżywianie flory |
FAQ: Najczęściej zadawane pytania
- Jak szybko dieta zmienia mikrobiom? Już po 48 godzinach drastycznej zmiany diety obserwuje się mierzalne przesunięcia w strukturze genetycznej bakterii jelitowych.
- Czy picie kombuchy wystarczy? Fermentowana żywność (kombucha, kiszonki) to świetne wsparcie, ale dostarcza tylko tymczasowych bakterii mlekowych. Kluczem do trwałej odbudowy jest błonnik (prebiotyki).
- Jak antybiotyki wpływają na odporność? Jedna terapia antybiotykowa o szerokim spektrum zubaża mikrobiom na okres od 6 miesięcy do nawet 2 lat, znacznie obniżając naturalną odporność przeciwwirusową.